A osteocondrose sen tratamento non só provoca dor constante nas costas ou no pescozo, unha sensación de inspiración incompleta ou unha interrupción do corazón. É perigoso apretando as raíces nerviosas, o que pode causar parálise, alteración da sensibilidade, función eréctil e incontinencia fecal e urinaria. Desenvolvendo na columna cervical, a osteocondrose leva a un deterioro do abastecemento de sangue ao cerebro, o que provoca dores de cabeza, mareos e a actividade mental empeora progresivamente. Ademais, os cambios que se producen nun segmento da columna vertebral pronto estendéronse a outros segmentos e despois a toda a columna vertebral.
No artigo consideraremos os tipos e clasificación (graos, etapas) da osteocondrose. Isto axudará a unha persoa cun diagnóstico similar a comprender mellor a súa situación actual co desenvolvemento desta enfermidade e o posible tratamento.
Tipos e clasificacións da enfermidade
A osteocondrose é unha violación da nutrición, a eliminación de células mortas e os seus produtos metabólicos (as chamadas "escoiras") no disco (unha capa especial que absorbe os choques) entre as vértebras, así como nas partes dos corpos vertebrales. adxacente a ela desde abaixo e arriba.
Que é a osteocondrose?
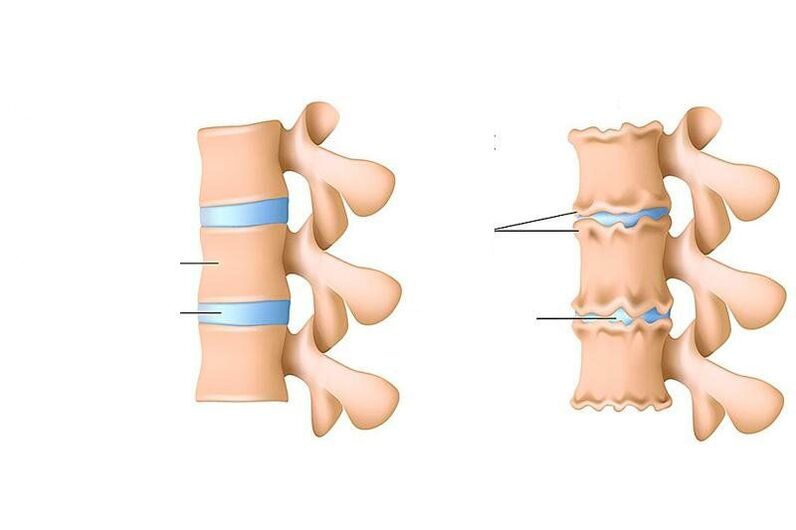
En adultos, o diagnóstico de "osteocondrose" enténdese só como o desenvolvemento de procesos distróficos (asociados á desnutrición) na cartilaxe da columna vertebral. Se nos adultos ocorren procesos similares á osteocondrose (adelgazamento do tecido cartilaxinoso que recubre un e outros ósos da articulación, cambios posteriores nos propios ósos) nunha das articulacións (por exemplo, na articulación do xeonllo), isto é. denominada artrose deformante.
Na adolescencia (de 11 a 18 anos), o termo "osteocondrose" aplícase non só á columna vertebral. Este proceso chámase osteocondrose xuvenil (xuvenil). Cando se desenvolve na columna, chámase enfermidade de Scheuermann. Pero tamén pode ter outras localizacións (para máis detalles, consulte o apartado correspondente).
A clasificación da osteocondrose ten en conta:
- en que departamento se desenvolveu a desnutrición (clasificación por localización);
- como se afecta gravemente o disco intervertebral (clasificación da osteocondrose por períodos);
- se agora hai inflamación aguda ou se remite (clasificación doméstica da agrupación por estadios).
Os adultos tamén teñen un tipo separado de osteocondrose. Esta é a enfermidade de Kienböck en adultos (osteocondrose do óso lunar, que se atopa entre os ósos do pulso).
O diagnóstico tamén pode indicar que a osteocondrose é postraumática. Isto significa que o inicio da violación da estrutura do disco intervertebral, as placas hialinas situadas entre o corpo vertebral e o disco, así como os propios corpos vertebrales, foi causada por un trauma. A lesión pode ser instantánea e grave (por exemplo, cun forte golpe na columna), pero tamén se pode desenvolver a osteocondrose postraumática como resultado dunha lesión permanente de resistencia non moi grande (por exemplo, inclinacións constantes con peso nos cargadores). ou atletas que realizan inclinacións, levantando a barra sen a supervisión dun adestrador experimentado).
Osteocondrite da columna
A osteocondrose da columna divídese en varios tipos. Isto é:
- Osteocondrose da rexión cervical.
- Osteocondrose da rexión torácica.
- Osteocondrose lumbar.
- Osteocondrose da rexión sacra.
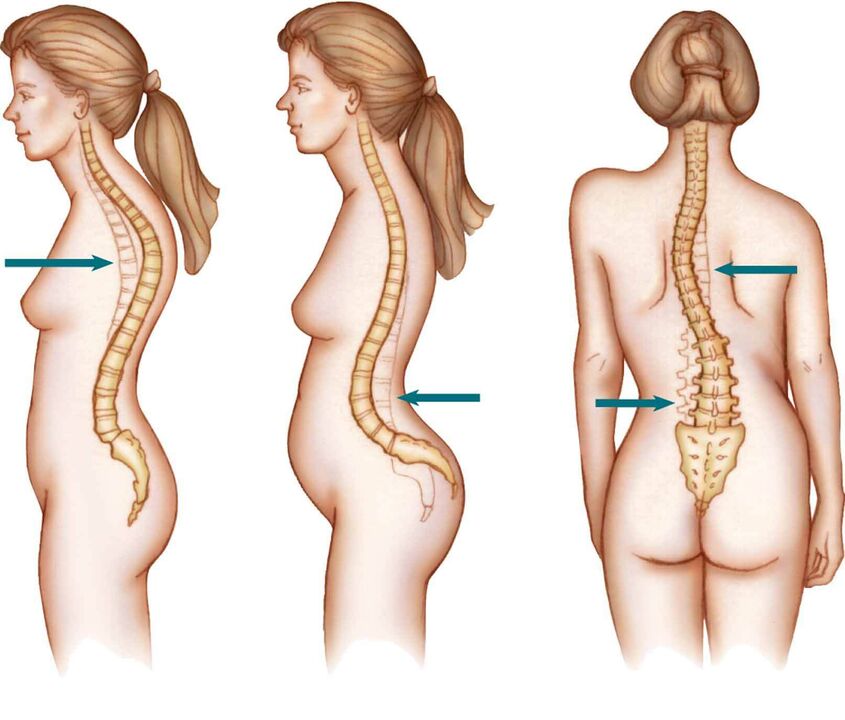
Na maioría das veces, a osteocondrose lumbar e sacra considérase como unha única enfermidade: a osteocondrose da columna lumbosacra. Isto débese ás características estruturais destas seccións da parte traseira (teremos en conta isto nas seccións relevantes).
Nalgúns casos, a osteocondrose do cóccix pode desenvolverse cando se afecta a cartilaxe articular entre o sacro (en adultos son 5 vértebras fusionadas) e o cóccix (consta de 3-5 vértebras). Esta enfermidade é máis común nas mulleres despois do parto espontáneo (sobre todo cando a nai ten unha pelve estreita ou o peso do feto é superior a 4 kg), pero pode desenvolverse con lesións, operacións e malformacións desta columna vertebral. Debido ás características estruturais da articulación sacrococcígea (a ausencia dun núcleo pulposo nela - unha zona central de absorción de choques que existe entre as vértebras das rexións cervical, torácica e lumbar), é máis correcto chamarlle dano á cartilaxe articular. é artrose da articulación sacrococcígea que osteocondrose.
A osteocondrose tamén se pode desenvolver en máis dunha parte da columna vertebral. Cando un proceso deste tipo se desenvolve en máis de dous, chámase xeneralizado.
Os síntomas de cada tipo de enfermidade son discutidos en detalle no artigo "
Un pouco máis sobre terminoloxía. Os científicos (4) cren que a frase "osteocondrose intervertebral" é inaceptable. En primeiro lugar, como resultado deste proceso, tanto os corpos vertebrais están afectados (isto aparece no prefixo "osteo-") como a cartilaxe articular - as placas finais dos corpos vertebrais ("-condrose"). É dicir, non só sofren os discos intervertebrais, senón tamén as estruturas que os rodean. Polo tanto, será correcto dicir "osteocondrose da columna vertebral", e non doutro xeito.
Osteocondrose da columna cervical
A rexión cervical distínguese polas seguintes características:
- esta é a única parte da columna na que o disco intervertebral non está en todas partes entre as vértebras: está ausente entre a 1a vértebra e a parte posterior da cabeza, así como entre a 1a e a 2a vértebra cervical;
- as partes laterais das vértebras subxacentes cobren as vértebras superiores desde os lados: resulta que estas últimas parecen estar sentadas nunha "sela";
- os bordos dos corpos das vértebras cervicais son alongados e parecen un pouco un gancho apuntando cara arriba, polo que se lles chama "en forma de gancho". Tal "gancho" e unha sección da vértebra superior non están só en contacto: entre eles hai a mesma articulación que nos membros: desde arriba, as superficies articuladas están cubertas de cartilaxe articular e a cápsula articular envolve a articulación. Estas articulacións permítenche realizar adicionais, inherentes só a este departamento de movemento: inclinación e rotación. Pero "levan" problemas adicionais: a artrose (adelgazamento da cartilaxe articular) pode desenvolverse neles. E aquí é onde se forman os osteofitos. Isto é perigoso: as fibras nerviosas ou os vasos sanguíneos que pasan por estes departamentos poden ser exprimidos polos osteofitos.
Co desenvolvemento da osteocondrose na rexión cervical, cando os discos intervertebrais se fan máis delgados e as propias vértebras parecen caer, a nutrición e a articulación entre o "gancho" da vértebra subxacente e o corpo da vértebra superior son perturbadas. Neste caso, a artrose desta articulación convértese nunha complicación da osteocondrose.
No segmento vertebral cervical, son posibles todo tipo de movementos:
- extensión e flexión;
- curvas laterais;
- voltas,
mentres que o volume destes movementos é bastante grande. Este é un perigo en termos de desenvolvemento da osteocondrose, que é característica só para a rexión cervical.
A maior mobilidade obsérvase na articulación entre a 4a e a 5a, así como a 5a e 6a vértebras cervicais (10, 11). A osteocondrose non afecta as superficies articulares entre a 1a vértebra e a parte posterior da cabeza, así como a cartilaxe articular entre a 1a e a 2a vértebra.
As estruturas máis importantes da rexión cervical son:
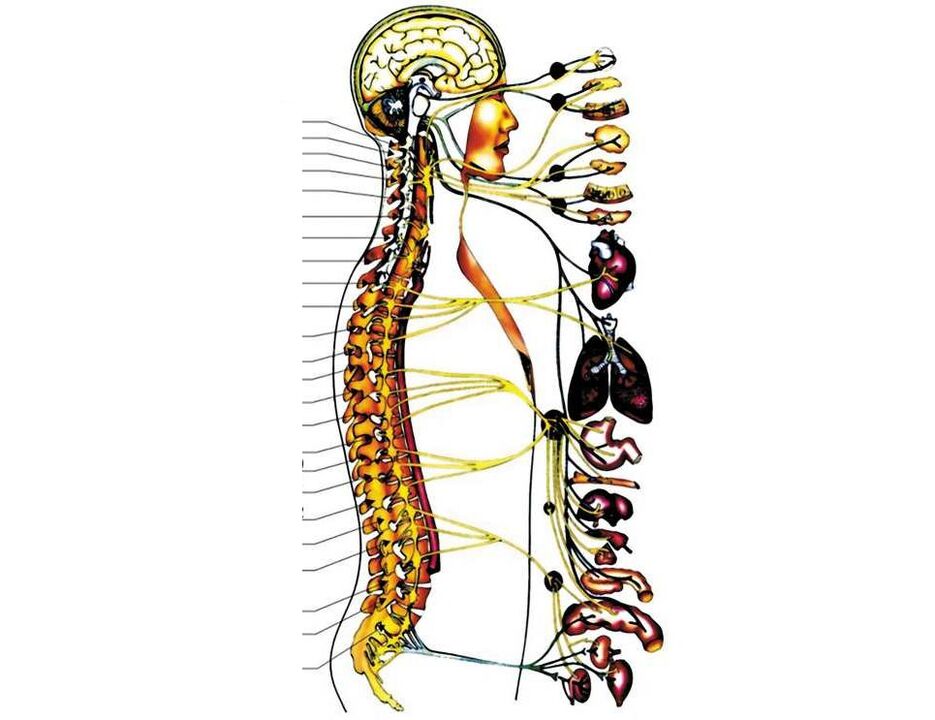
- nas superficies laterais de todas as vértebras cervicais, nos seus procesos transversais, hai aberturas para que a arteria vertebral pase por aquí, levando o sangue ao cerebro;
- dentro da primeira vértebra cervical (é moi diferente das vértebras cervicais "ordinarias") hai unha transición do tronco cerebral á medula espiñal;
- por debaixo de 1 vértebras cervicais, as primeiras raíces cervicais dos nervios espiñais comezan a saír da medula espiñal. Ademais, entre as dúas vértebras (superior e inferior), sae un par de nervios espiñais (entre 1 e 2 vértebras, 1 par de nervios sae, entre 2 e 3 - o segundo, etc. ). Os tres primeiros van ao pescozo e aos seus órganos (glándula tireóide, farinxe, larinxe, tráquea), en parte aos ollos e aos oídos. O cuarto par de nervios espinales vai ao músculo respiratorio principal: o diafragma, do quinto ao sétimo par inervan (proporcionan sinais nerviosos) ás mans.
Coa osteocondrose e a súa seguinte fase - unha hernia de disco, calquera destas estruturas pode ser violada. Estas son condicións moi graves para a vida. Pero a maioría das veces, a osteocondrose desenvólvese nas rexións cervicais inferiores, infrinxindo 5, ou 6 ou 7 raíces nerviosas da columna, polo que a sensibilidade (táctil, temperatura, vibración) e a mobilidade dunha das mans están perturbadas e ocorre dor. nela (con ese lado onde se estreitaba o foramen intervertebral).
Osteocondrose da rexión torácica
Esta forma de osteocondrose é bastante rara. Isto débese á pequena cantidade de mobilidade na rexión torácica.
Cada unha das vértebras torácicas está conectada non só ás vértebras (arriba e inferior), senón tamén ás costelas (cada vértebra está conectada a un par de costelas). Isto garante a estabilidade da rexión torácica e limita a mobilidade da columna.
As aberturas polas que saen os nervios espiñais son máis pequenas que noutros departamentos. Xa a canle pola que pasa a medula espiñal. Polo tanto, o seu estreitamento aínda maior co crecemento dos osteofitos ("espinas" óseas das vértebras) pode desenvolver unha violación do abastecemento de sangue á medula espiñal (ictus espinal).
Como parte das raíces torácicas dos nervios espinales (hai 12 deles, como as vértebras), un gran número de nervios do sistema nervioso autónomo pasan. Polo tanto, cando se infrinxen as fibras nerviosas da rexión torácica, ademais de perturbar o funcionamento dos órganos aos que van:
- desde a raíz entre a última vértebra cervical e a primeira torácica, parte das fibras nerviosas vai ao ollo (pupila, músculos circulares do ollo);
- desde os dous primeiros segmentos ata as mans;
- desde o segundo e os dez restantes - ata os órganos da cavidade torácica (corazón, pulmóns, grandes vasos), ata os órganos da cavidade abdominal (fígado, estómago) e espazo retroperitoneal (páncreas, riles) (1),
Tamén haberá síntomas de alteración do sistema nervioso autónomo: arritmias, ansiedade ou medo a unha parada cardíaca, sudoración, sensación de calor (os chamados "bochornos"), palidez, respiración rápida.
Ademais, o cuarto segmento da medula espiñal, que está situado ao nivel da 2ª vértebra torácica, é unha área crítica de abastecemento de sangue para este órgano. Cunha diminución do diámetro da canle espiñal, un accidente vascular cerebral (morte de parte da medula espiñal) desenvolverase máis rápido aquí que coa violación da medula espiñal noutros lugares.
A osteocondrose raramente se desenvolve no disco entre 1 e 2, así como entre 2 e 3 vértebras. Máis frecuentemente ocorre na rexión de 6-7 vértebras torácicas, onde hai unha curvatura cara atrás máxima da columna (cifose).
Osteocondrose da columna lumbar
A osteocondrose da columna lumbar ocorre en aproximadamente o 50% dos casos. Isto débese á gran carga nesta sección da columna vertebral (ten que soportar o peso do corpo), que aumenta aínda máis coas sentadillas (traballo muscular máis un cambio no centro de gravidade do corpo), levantamento de pesas, algúns movementos incorrectos (por exemplo, ao xogar ao fútbol, cando hai que coller o balón, realizar traballos musculares, mover o centro de gravidade non ao centro, senón ao bordo da articulación entre dúas vértebras).
Ademais, a rexión lumbar é moi móbil e conecta a columna torácica inactiva e o sacro inmóbil.
Na maioría das veces, a lesión do disco intervertebral, a partir do cal comeza a osteocondrose, corresponde á brecha entre a 4ª e a 5ª vértebras (aquí obsérvase a parte superior da lordose lumbar - a protuberancia da columna), con menos frecuencia - entre a 5ª lumbar. e 1 vértebra sacra. Estes segmentos son os máis sobrecargados. Os discos entre a 1a e a 2a e a 2a e 3a vértebras vense afectados con menos frecuencia xa que teñen boa mobilidade.
Osteocondrose do sacro
Raramente se desenvolve a osteocondrose illada da rexión sacra. Isto débese ao feito de que as vértebras están fusionadas aquí e toda a carga está obrigada a distribuír inmediatamente a todo o departamento. A osteocondrose no sacro desenvólvese cando a rexión lumbar sufriu (debido a osteocondrose, lesións ou outras enfermidades), e as cinco vértebras fusionadas teñen que soportar o aumento da carga.
En ausencia de anomalías da columna vertebral, o sacro debe estar nun ángulo de 30 graos co eixe vertical do corpo para manter o equilibrio cos ósos pélvicos inclinados. Pero se a primeira vértebra sacra sobresae cara adiante un pouco máis do necesario (debido a unha anomalía ou lesión conxénita), isto limitará o espazo para as raíces dos nervios espinales que emerxen do segmento sacro 1, así como os vasos. Se isto se combina coa sacralización (o crecemento da última vértebra lumbar ata o primeiro sacro), entón os lugares para as raíces do segundo segmento sacro tamén se estreitarán. Entón, a osteocondrose que se desenvolveu aquí (especialmente osteófitos posteriores) e as súas complicacións (hernia intervertebral) faranse sentir rapidamente cunha síndrome de dor localizada no perineo e na parte interna das coxas.
Nótese que a sacralización da columna non se produce inmediatamente despois do nacemento. A fusión da última vértebra lumbar co sacro comeza aos 13-14 anos e remata aos 23-25 anos. Hai situacións nas que a primeira vértebra sacra permanece sen unir toda a vida, realizando a función do 6º lumbar. Tales anomalías crean máis requisitos previos para o desenvolvemento da osteocondrose aquí, e tamén se combinan a miúdo co non peche (completo ou parcial) da canle sacra, un tubo curvo no que os nervios sacros saen da columna vertebral a través dos foraminas sacras.
Osteocondrose da columna cervical e torácica
A osteocondrose da columna cervical e torácica ocorre cando unha persoa non presta atención ao proceso distrófico desenvolvido nos discos entre as vértebras cervicais inferiores. Como resultado, os "círculos na auga" comezan a diverxir de tal "pedra": a columna vertebral subxacente (torácica) comeza a estar implicada no proceso.
A situación na que os segmentos das rexións cervical e torácica, que están lonxe uns dos outros, están suxeitos a cambios no disco e nas vértebras que o rodean, desenvólvese con menos frecuencia.
Osteocondrose lumbar e sacra
Todo o sacro e a última vértebra da columna lumbar son a base de toda a columna vertebral: proporcionan o seu apoio e experimentan a máxima carga. Se caen sobre el cargas adicionais, especialmente se se desenvolven requisitos xenéticos e hormonais para iso, ou unha persoa experimenta constantemente unha deficiencia de microvibración, desenvólvese a osteocondrose da rexión lumbosacra (pódese atopar máis información aquí: "
Os discos entre as vértebras lumbares adoitan sufrir primeiro, despois (segundo o mecanismo descrito no apartado anterior) o sacro intervén no proceso. Ademais, a osteocondrose lumbosacra adoita chamarse unha condición cando a articulación entre a última vértebra lumbar e o sacro sofre cambios distróficos.
Xeneralizado ou polisegmental
A enfermidade desenvólvese no 12% dos casos de osteocondrose. Este é o tipo de enfermidade máis grave, cando os procesos distróficos ocorren en varios segmentos (un segmento son dúas vértebras, superior e inferior, que rodean o disco intervertebral afectado) da columna vertebral. Poden verse afectados tanto os segmentos dun departamento (por exemplo, a osteocondrose do disco entre as vértebras cervicais 4 e 5 e 6-7) como os segmentos non relacionados de diferentes departamentos. Por exemplo, pode desenvolverse a osteocondrose do disco entre 4-5 vértebras cervicais (C4-C5) e o disco entre 4 e 5 vértebras lumbares (L4-L5).
Xa que coa osteocondrose polisegmental non ocorre que se desenvolva unha exacerbación en todos os departamentos ao mesmo tempo. Na maioría das veces, unha exacerbación desenvólvese nun departamento e despois noutro. Isto levou á aparición dun diagnóstico "doméstico" como a osteocondrose errante. A medicina oficial non o recoñece e designa a unha persoa que realizou tal "diagnóstico" estudos adicionais para comprender a causa dos seus síntomas.
Etapas (períodos)
A literatura moderna describe a osteocondrose da columna como un proceso crónico propenso a recorrencia. Desenvolvendo a unha idade nova (principalmente como resultado de lesións ou movementos inadecuados, levantamento de pesas), progresa a diferentes ritmos, pode ralentizarse (prodúcese a remisión da osteocondrose) ou pode continuar continuamente. Nos anciáns, pola contra, obsérvase un curso lento da enfermidade.
Os neurólogos distinguen varias etapas (períodos) dependendo de como se modifiquen as estruturas do disco intervertebral:
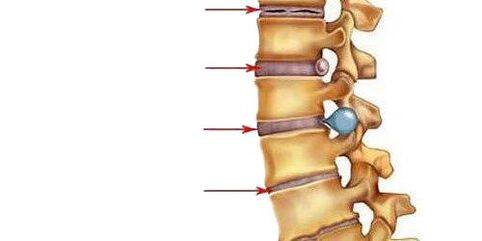
- punto.Aquí, hai unha diminución da cantidade de auga na composición do núcleo pulposo - o centro de absorción de choques do disco intervertebral, e aparecen gretas no seu anel fibroso. O núcleo pulposo defórmase e desprázase posteriormente (cara ao ligamento lonxitudinal posterior, que percorre a superficie posterior dos corpos vertebrales). Tal movemento intradiscal do núcleo pulposo causa irritación dos nervios que pasan (na rexión cervical - sinuvertebral). Isto maniféstase por pequenas dores no pescozo ou na parte correspondente das costas, rixidez dos movementos, adopción dunha postura especial na que hai un alivio da dor. Se a osteocondrose se desenvolve na rexión lumbar, a lordose lumbar suavizase.
- II períodocaracterizada pola formación de subluxacións, mobilidade patolóxica no segmento afectado da columna vertebral. Isto débese ao feito de que o tecido tipo cartilaxe do disco (anulus fibrosus), que se atopa ao redor do núcleo pulposo, comeza a secarse gradualmente - a altura do disco diminúe. Onde o anel fibroso está máis estratificado, o núcleo pulposo corre, axudando a desinflalo aínda máis (normalmente isto ocorre na dirección do ligamento lonxitudinal posterior máis débil). Este período de osteocondrose maniféstase por dor a nivel do segmento afectado, os músculos por riba e por debaixo do segmento están constantemente tensos, intentando suxeitar as vértebras para non danar a medula espiñal.
- III períodocaracterizada por unha rotura completa do anel fibroso, polo que o núcleo pulposo fai un movemento nel e sobresae entre as vértebras (fórmase unha hernia intervertebral). O núcleo pulposo pode incluso prolapsar na luz da canle espiñal (secuestro de disco). As cartilaxes que cobren as vértebras fanse máis delgadas debido a que a capa entre elas faise máis pequena. Os síntomas da etapa dependen da dirección na que se despraza o disco intervertebral: se na dirección da abertura pola que sae a raíz da columna, sentiranse dores que se espallan ao longo das fibras nerviosas (é dicir, se se desenvolve a osteocondrose no segmentos cervicais inferiores ou torácicos superiores, sentiranse no brazo e, se na zona lumbar, entón na perna), a sensibilidade dos órganos inervados sofre; se na dirección da canle espiñal ao longo da liña media, a dor nas costas faise constante, a mobilidade e a sensibilidade dos membros están perturbadas, a función dos órganos internos que reciben inervación do segmento afectado sofre, se o núcleo pulposo penetra no vértebra situada arriba ou abaixo, haberá un curso asintomático da enfermidade;
- IV período.Os tecidos dos discos intervertebrais afectados son substituídos por tecido cicatricial, polo que a mobilidade neste segmento espinal é limitada ou perdida. Nos segmentos veciños, as vértebras vense obrigadas a cambiar, a inflamación e a artrose desenvólvense entre os seus procesos. Osteófitos comezan a aparecer a partir dos ósos - excrecencias óseas. O ligamento lonxitudinal pode osificarse. Os bordos das vértebras deformadas polos osteofitos e os ligamentos osificados ao seu carón forman unha especie de corchetes óseos. Esta é a espondilartrose.
Cando os músculos están implicados no proceso, intentando estabilizar a columna, prodúcese un espasmo neles, os vasos locais son espremer. Por iso, desenvólvese edema, que comprime as raíces nerviosas. Hai dor. Isto é -picanteperíodo de enfermidade. Se comeza o tratamento neste período: limite a actividade motora na sección danada, use analxésicos (tamén son antiinflamatorios), entónataquea osteocondrose desaparece en 5-7 días. Subagudo ou2 períodoenfermidades.
O período subagudo dura aproximadamente 12-14 días. Se nesta fase non se arrefria demasiado, non levante pesos, non faga movementos bruscos, a osteocondrose entra en remisión.
AgravamentoA osteocondrose raramente se desenvolve "por si só" se unha persoa se ocupa de repoñer a deficiencia de microvibración no corpo (isto conséguese coa axuda de alta actividade motora e/ou procedementos de fonación) e de manter un abastecemento suficiente de sangue na zona afectada.
A exacerbación da osteocondrose pode causar:
- hipotermia;
- levantamento de peso;
- estrés severo;
- movementos bruscos;
- masaxe realizada de forma non profesional;
- inxestión de alcohol;
- frío;
- un cambio brusco de calor e frío (por exemplo, mergullo en auga fría despois dun baño ou sauna);
- curvas frecuentes;
- longa permanencia nunha posición dobrada.
Graos de osteocondrose
No seu desenvolvemento, a osteocondrose pasa por certas etapas. Chámanse graos, e dependendo da titulación, o médico planifica o tratamento.
Para comprender como afecta a enfermidade o traballo, a capacidade de autoservizo, a idoneidade dunha persoa, os neurólogos domésticos distinguen 5 graos de osteocondrose:
Grao |
Gravidade da dor e outros síntomas |
Violación da capacidade de traballo e da capacidade de traballo |
|---|---|---|
1 grao |
No primeiro grao, a dor é insignificante, ocorre durante o esforzo e desaparece en repouso. Só se poden detectar puntos de dor. |
Gardado ao facer calquera traballo |
2 graos |
A dor non é intensa, aparece en repouso, aumenta co exercicio, pero se tomas unha posición cómoda ou paras a carga, a dor desaparece. No segundo grao, un cambio na configuración da columna é perceptible, os músculos tensos se senten. Mobilidade limitada da columna |
Se estamos a falar dun traballador de traballo físico non físico ou leve, a capacidade de traballo consérvase. Se unha persoa traballa duro, a capacidade de traballar é limitada. Unha persoa vese obrigada a facer unha pausa no traballo, intenta evitar o esforzo físico |
3 graos |
A dor é máis pronunciada, agravada polo esforzo. Revélanse síntomas neurolóxicos que violan a capacidade de traballo. |
Violado. Só os traballadores do coñecemento poden seguir traballando. Redúcese a capacidade de realizar actividades domésticas, pero consérvanse o autocoidado e a capacidade de moverse de forma independente. |
4 graos |
Ademais da dor intensa, tamén aparecen síntomas neurolóxicos: mareos, sensibilidade deteriorada |
Perdido por calquera traballo. Pode moverse dentro do recinto, só apoiándose en muletas. Intenta moverse só cando é necesario para satisfacer as necesidades fisiolóxicas. |
5 graos |
A dor e outros síntomas son pronunciados en repouso. A persoa vese obrigada a permanecer na cama. |
Perdido por calquera tipo de traballo. A persoa necesita coidados. |
A osteocondrose da columna, sexa cal sexa o departamento que estea formado e o grao que teña alcanzado, debe ser identificada e prescribir o tratamento adecuado e oportuno. Ao mesmo tempo, o tratamento debe ser integral e incluír non só tomar medicamentos para aliviar os síntomas, senón tamén outros métodos (principais) de tratamento destinados a eliminar as causas da enfermidade.


















































